Was ist eine Angiographie?
Bei der Angiographie handelt sich um ein invasives Verfahren zur Darstellung von Gefäßen.
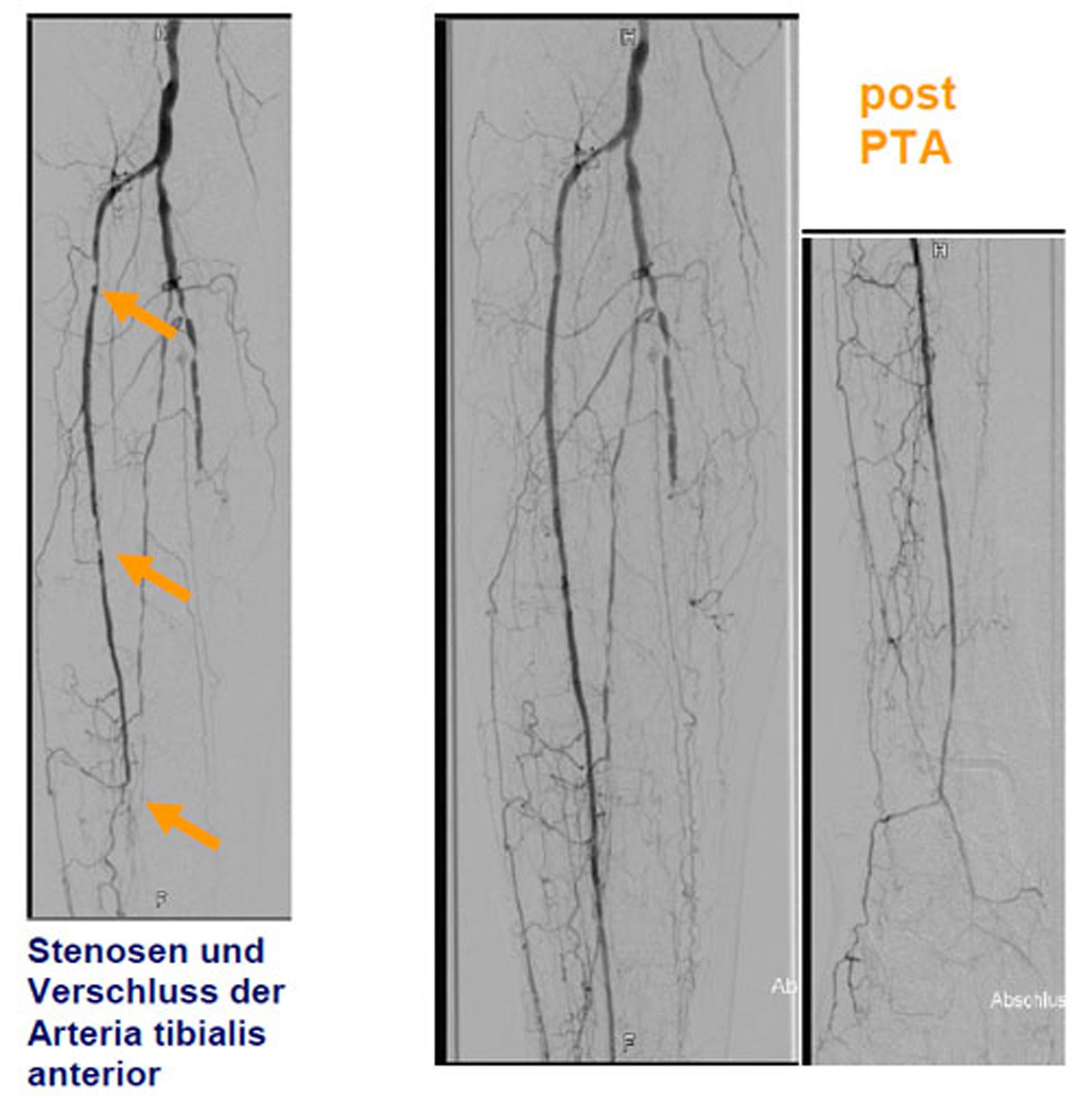
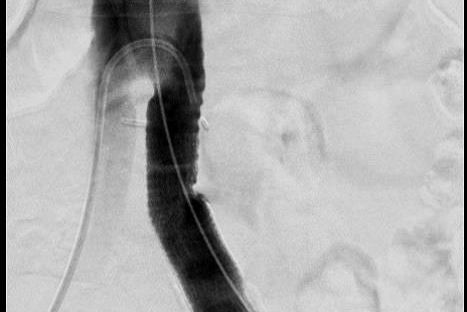
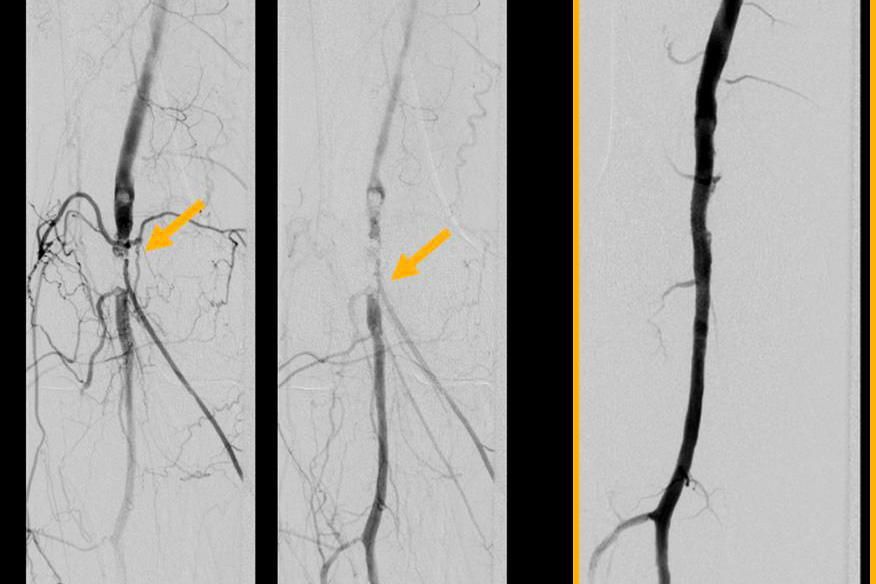
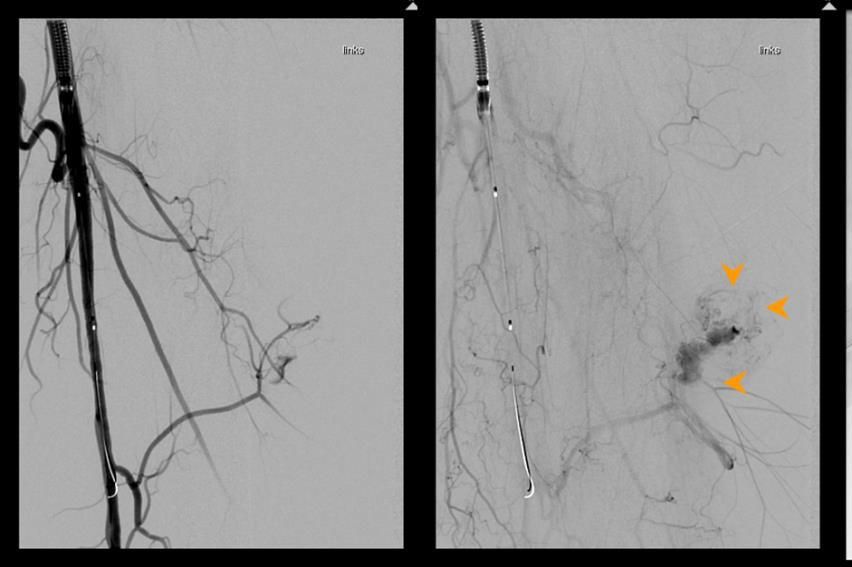
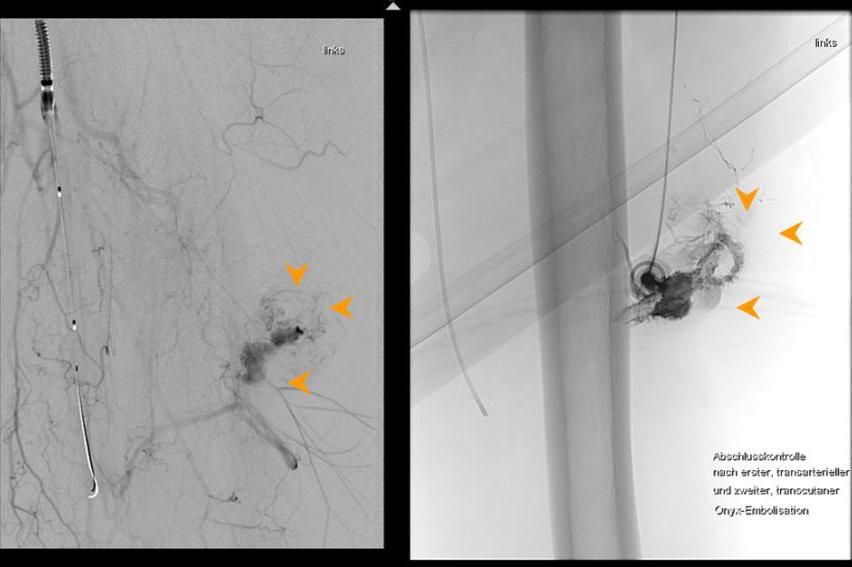
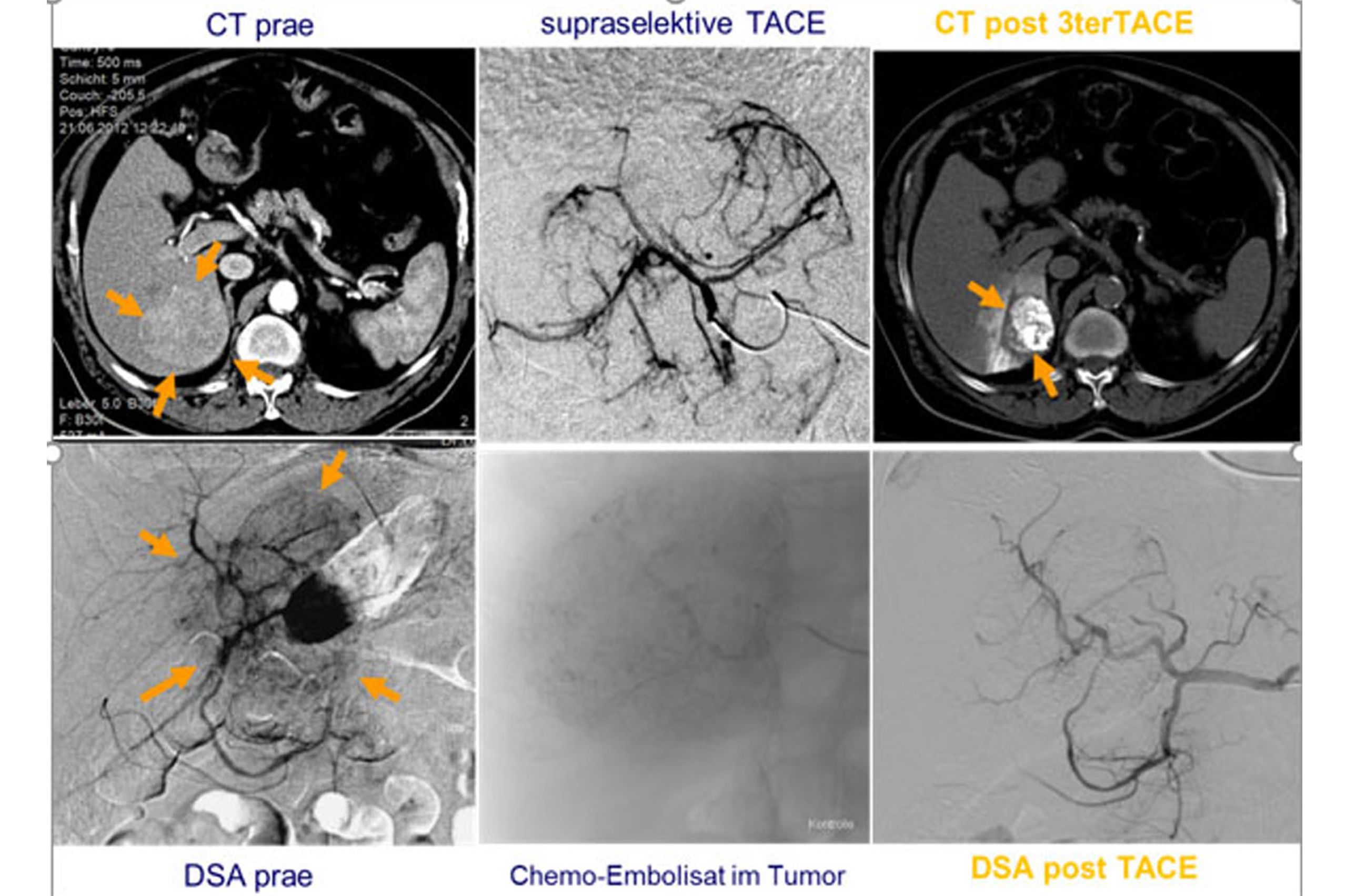
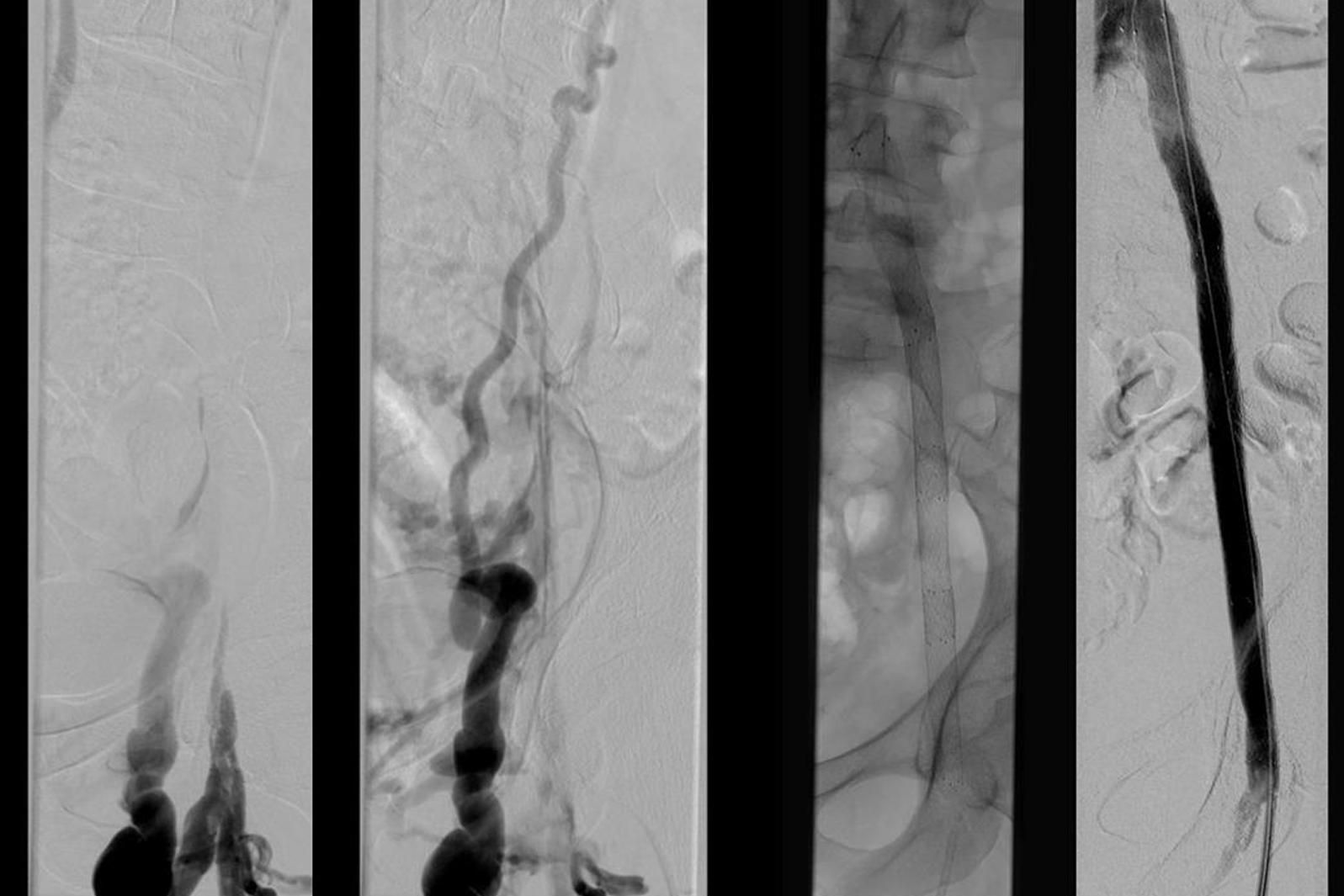
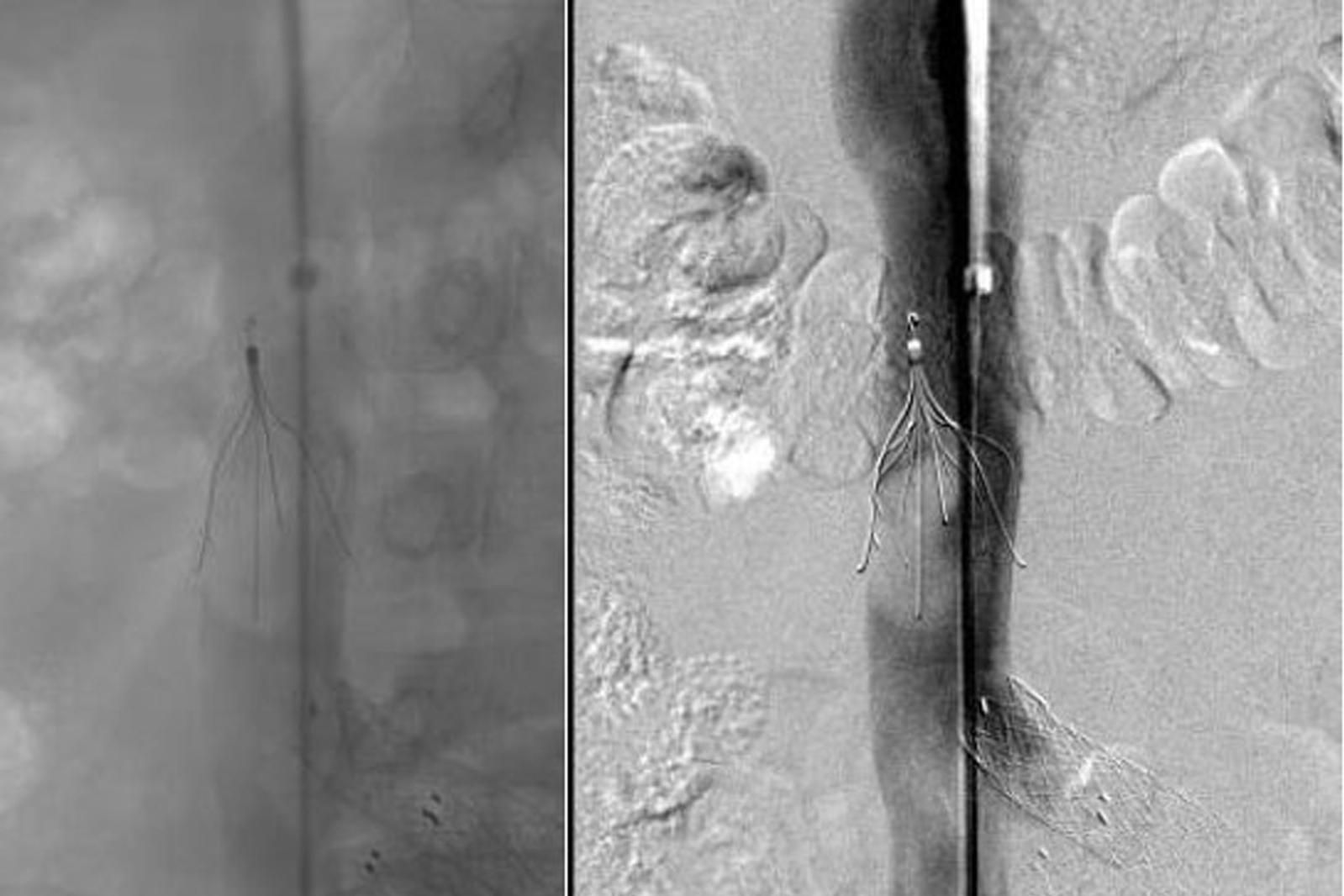
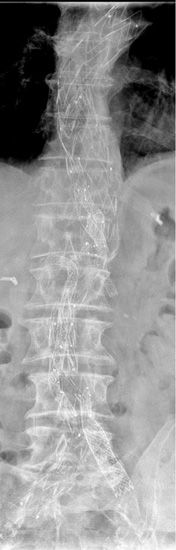
Das Prinzip ist folgendes: Es wird ein dünner Katheter in das Gefäß eingeführt und zunächst ein Röntgenbild ohne Kontrastmittel (sogenanntes Leerbild) angefertigt, dann Kontrastmittel in das Gefäß eingespritzt und danach direkt eine weitere Röntgenaufnahme angefertigt. Der Computer legt das Röntgenbild vor Gabe des Kontrastmittels und das Röntgenbild mit Kontrastmittel übereinander und subtrahiert beide voneinander, so dass nur noch das Bild der Gefäße sichtbar ist (Digitale Subtraktion). Daher kommt auch die Bezeichnung DSA: Digitale Subtraktions-Angiographie.
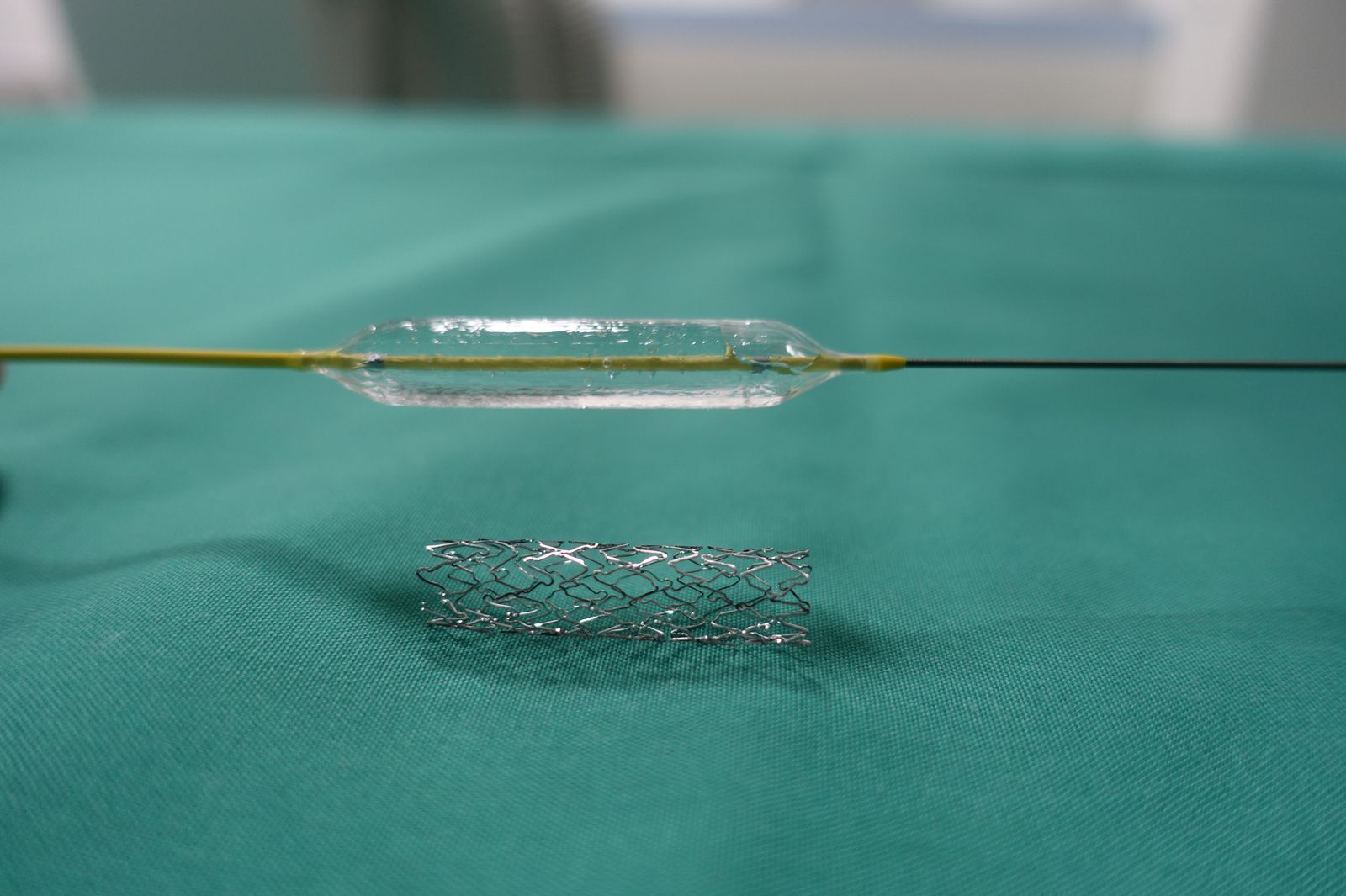
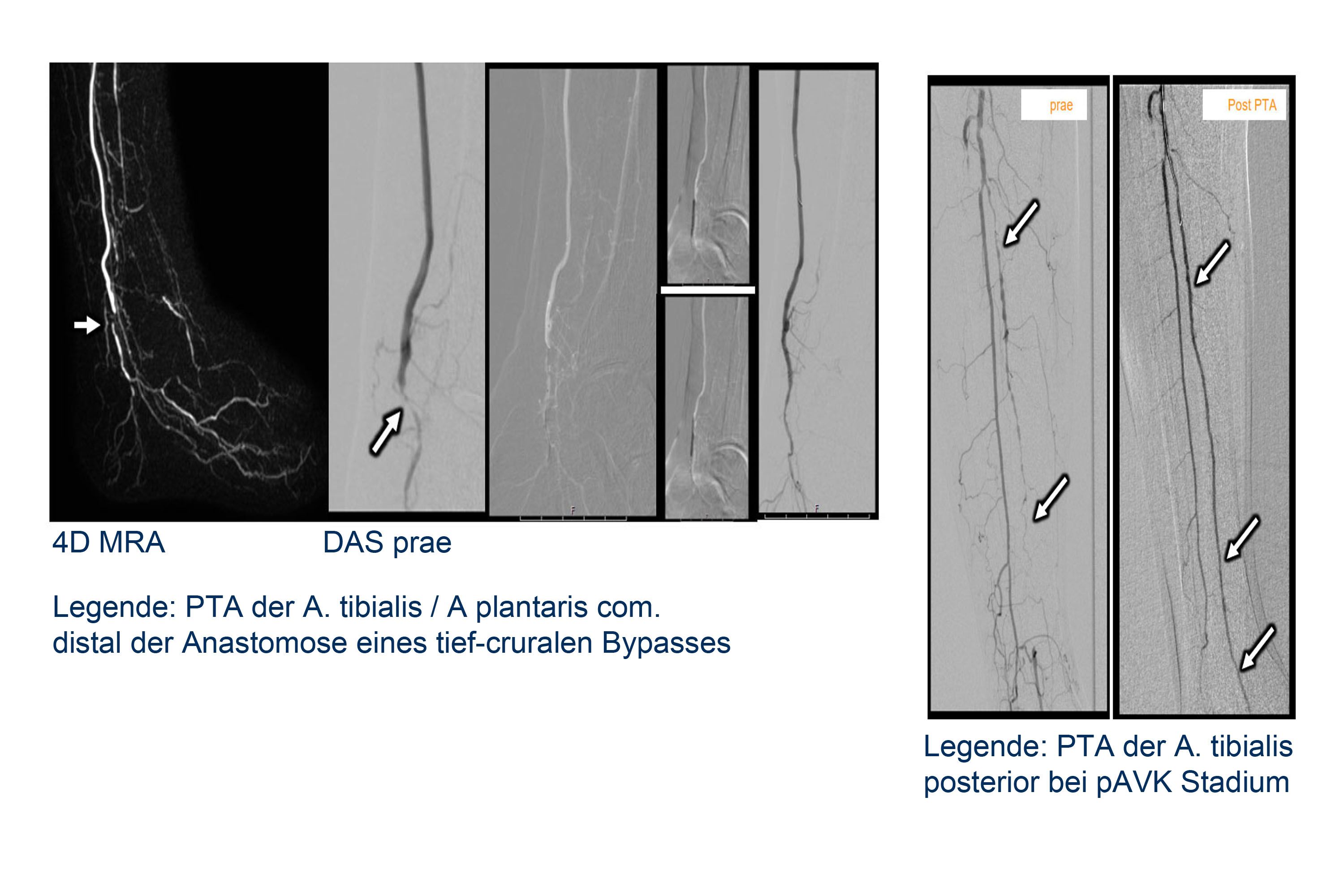
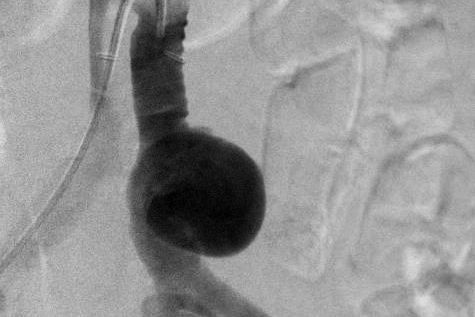
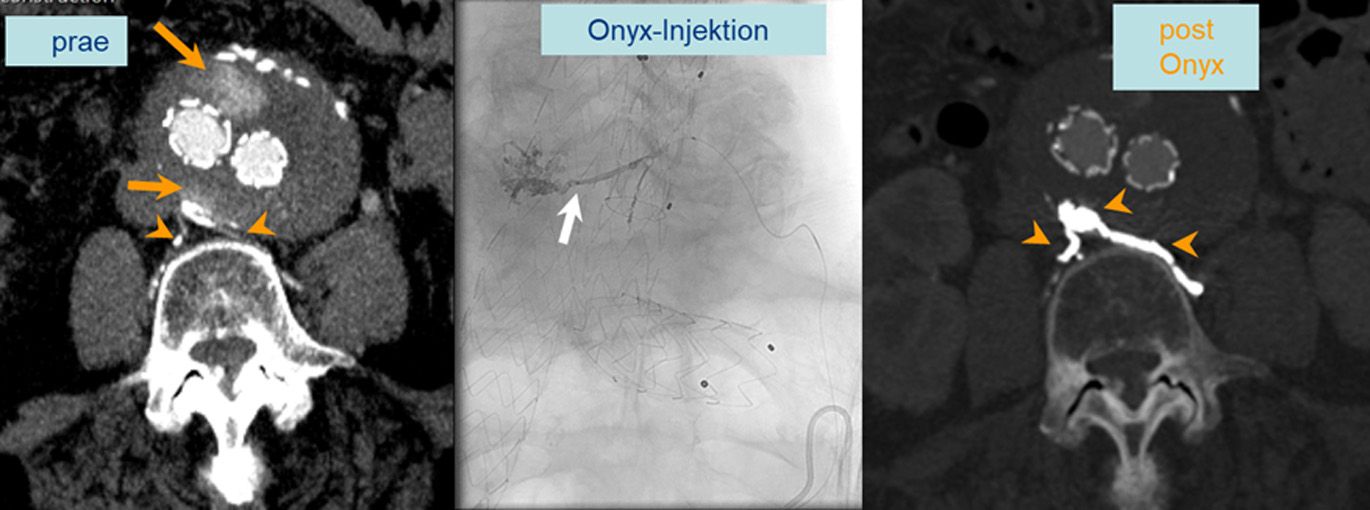
Mit der Angiographie können Verengungen (Stenosen) in den Gefäßen erkannt werden. Ferner können Gefäße begutachtet werden, die Tumore versorgen. Der Angiographie kann sich unter bestimmten Bedingungen eine sogenannte PTA (percutane transluminale Angioplastie), also ein Aufdehnen der Verengung mit einem Ballon, anschließen. Unter bestimmten Voraussetzungen ist es auch möglich, sogenannte Stents (Gefäßstützen) in das Gefäß einzubringen, um das Gefäß offen zu halten.
Sowohl die Darstellung der Gefäße mittels Katheter-Angiographie (sog. diagnostische Angiographie) als auch Eingriffe unter angiographischer Steuerung (sog. angiographische Interventionen) erfolgen in enger Kooperation mit den klinischen Kollegen, insbesondere mit der Gefäßchirurgie und Angiologie im Hause. Die Fälle werden in einer regelmäßigen interdisziplinären Konferenz vorab besprochen. In Zusammenarbeit mit den operativen Fächern können auch angiographische Interventionen in Kombination mit bzw. während einer gefäßchirurgischen OP durchgeführt werden (sog. Hybrid-Eingriffe).
Am Institut für Radiologie des Klinikums Saarbrücken stehen zwei moderne 2-Ebenen-Angiographieanlagen mit Flachdetektortechnologie zur Verfügung, wobei eine dieser Anlagen sich in einem Hybrid-OP befindet und multimodal eingesetzt werden kann. Durch die hochpräzise Diagnostik können Interventionen von Kopf bis Fuß durchgeführt werden. Ferner steht ein weiteres Multifunktions-DSA-Gerät zur Verfügung, mit dem ebenfalls angiographische Interventionen durchgeführt werden können.
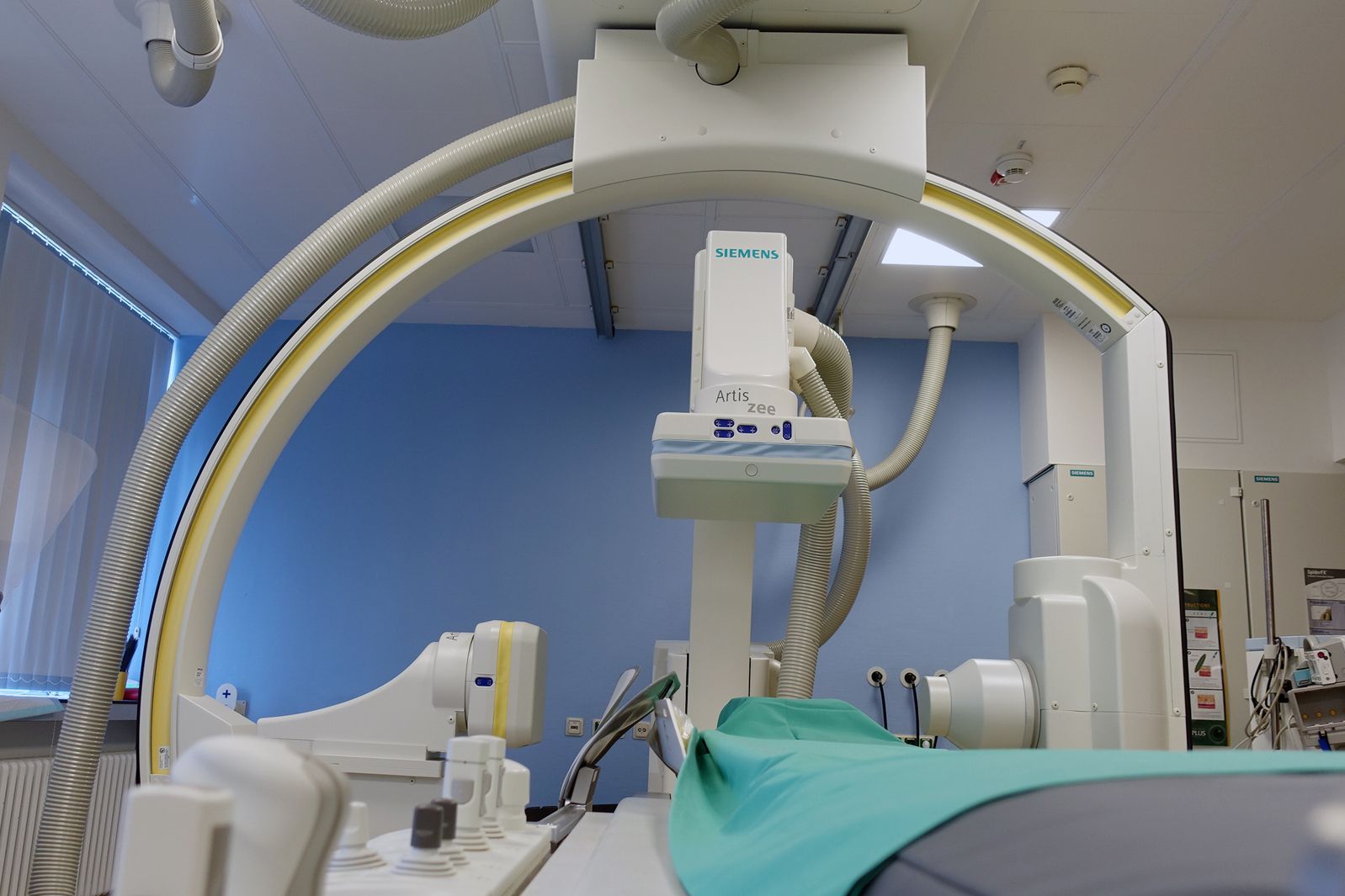
2 Ebenen Flachdetektor-Angiographieanlage

Bedienpult